Cosa si nasconde dietro la dermatillomania?
Il disturbo da skin picking (SPD), noto anche come disturbo da escoriazione o dermatillomania, è caratterizzato da comportamenti compulsivi di pizzicamento della pelle che provocano danni ai tessuti, interesserebbe circa il 3,5% della popolazione degli Stati Uniti ed è più comune nelle donne. In questo articolo si indagheranno le cause psicologiche della dermatillomania, comprendendo i disturbi soggiacenti e le aree più colpite, oltre a elencare i sintomi più comuni. Inoltre, si valuterà l’esistenza o meno di test affidabili. Infine, verranno elencati i trattamenti più comuni, farmacologici e non, per una gestione ottimale dello skin picking (SPD).
Dermatillomania: cause psicologiche
Le cause della dermatillomania sono prevalentemente riconducibili ad una natura psicologica, spesso le persone caratterizzate da tale condizione soffrono di compromissioni sociali e disagio emotivo. È classificato anche nel Manuale Diagnostico e Statistico dei Disturbi Mentali (DSM-5) nella sezione dedicata ai disturbi ossessivo-compulsivi e disturbi correlati.
Lo studio scientifico “Skin-picking disorder: Risk factors, comorbidities, and treatments” (2025) conferma che fattori come ansia, stress e disturbi dell’umore, specialmente la depressione, svolgono un ruolo centrale nella comparsa e nel mantenimento di questo comportamento compulsivo. Infatti, l’analisi condotta su 55 articoli scientifici ha infatti evidenziato come la dermatillomania sia frequentemente associata a condizioni quali:
- Disturbo da Deficit di Attenzione e Iperattività (ADHD).
- Disturbo da stress post-traumatico (PTSD).
- Tricotillomania.
- Disturbi depressivi e ansiosi.
- Autismo.
- Abuso di alcool.
- Disturbo ossessivo-compulsivo (DOC).
- Disturbo da dismorfismo corporeo.
- Disturbo borderline di personalità.
Inoltre, l’escoriazione cutanea volontaria è considerata una forma di coping maladattivo utilizzata da individui che hanno difficoltà ad applicare strategie più adattive. Lo studio “Dissociative Experiences Mediate the Relationship Between Traumatic Life Events and Types of Skin Picking. Findings From Non-clinical Sample” (2021) il cui scopo è di esaminare il legame tra trauma e dermatillomania, ha dimostrato come eventi traumatici e sintomi dissociativi siano associati sia allo skin picking automatico, quando il comportamento avviene in modo inconsapevole o semi-consapevole, che a quello focalizzato, intenzionale e spesso ritualizzato.

Pensi di soffrire di un disturbo d’ansia?
Compila il test di autovalutazione! Ti darà un’indicazione sull’opportunità di di avviare un percorso clinico di supporto. Basta 1 minuto per avere il risultato.
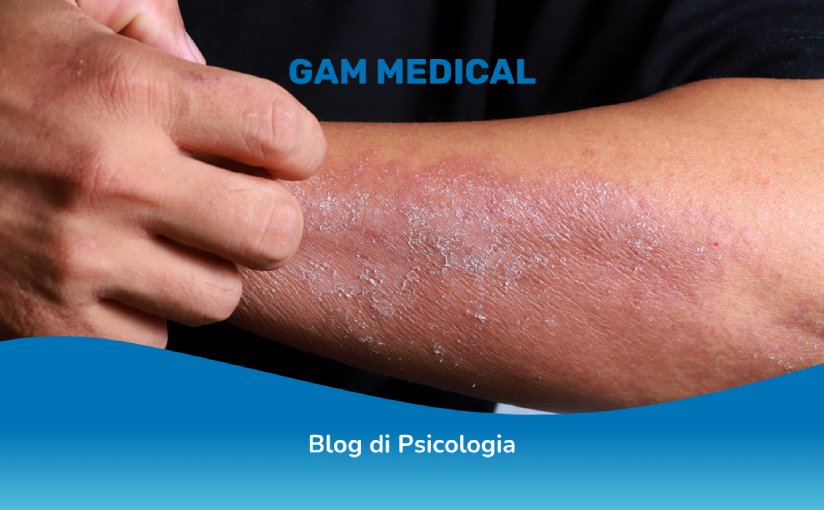
I sintomi della dermatillomania: perché mani, dita, piedi, labbra sono le aree più colpite?
Le persone affette da questo disturbo, solitamente si focalizzano su zone del corpo facilmente accessibili come mani, dita, piedi, labbra e viso, questo è il motivo per cui vengono scelte proprio queste aree. Inoltre, avendo constatato l’esistenza di un sottotipo di dermatillomania inconsapevole, queste superfici di pelle così raggiungibili potrebbero essere manipolate in modo involontario e istantaneo. I sintomi più comuni includono:
- Pelle danneggiata e cicatrici persistenti.
- Infezioni frequenti per via delle lesioni aperte.
- Sensazione di sollievo temporaneo, seppur con conseguenti sensi di colpa e vergogna.
Ovviamente si tratta di un atteggiamento messo in atto perché fornisce un’illusione di controllo. Infatti, nonostante abbia alcune somiglianze con l’autolesionismo, è una condizione a sé stante.
Invitiamo a chiedere aiuto ad uno psicologo nel caso in cui ci si riconoscesse nei sintomi appena elencati, avviando una terapia su misura è possibile ristabilire un equilibrio sano nella propria vita.

Pensi di soffrire di depressione?
Compila il test di autovalutazione! Ti darà un’indicazione sull’opportunità di avviare un percorso clinico di supporto. Bastano 2 minuti per avere il risultato.
Dermatillomania: test esiste?
È fondamentale utilizzare strumenti di valutazione validati per diagnosticare e monitorare i sintomi del disturbo. Lo studio “Assessment tools for clinical excoriation (skin picking) disorder: a mini review for diagnosing and monitoring symptoms severity” (2024) sottolinea che tra i più comunemente utilizzati per valutare la gravità dei sintomi della dermatillomania, emergano:
- Skin Picking Scale (SPS).
- Skin Picking Scale-Revised (SPS-R).
- Skin Picking Impact Scale (SPIS).
- Skin Picking Symptom Assessment Scale (SP-SAS).
Il più noto è lo Skin Picking Scale-Revised (SPS-R). È uno strumento di autovalutazione composto da 8 item, ideato per misurare due dimensioni del disturbo da skin picking:
- La gravità dei sintomi
- L’impatto negativo sulla vita quotidiana.
Nonostante questi strumenti abbiano dimostrato affidabilità e validità, presentano anche alcune limitazioni, tra cui potenziali distorsioni derivanti dall’autovalutazione e la necessità di ulteriori validazioni in diverse popolazioni e lingue.

Non lasciare che l’ansia prenda il sopravvento
Il nostro Centro Clinico è qui per aiutarti a gestire l’ansia con percorsi personalizzati e strategie efficaci. Ritrova la serenità e il controllo della tua vita con il supporto dei nostri specialisti.
Come smettere dermatillomania: esistono una crema o dei farmaci utili?
Lo studio “Dermatillomania: A Case Report and Literature Review” (2021) sottolinea come il trattamento della dermatillomania debba prevedere un approccio multidisciplinare che includa trattamenti farmacologici e non:
- Il trattamento topico delle lesioni cutanee: Usare creme o pomate potrebbe essere utile, non curano direttamente il disturbo psicologico, ma possono aiutare a favorire la guarigione delle lesioni e a prevenire infezioni, migliorando l’aspetto della pelle e riducendo il rischio di complicanze.
- Inibitori selettivi della ricaptazione della serotonina (SSRI): Si sono dimostrati i farmaci più efficaci per trattare la componente psichiatrica della dermatillomania, come ad esempio la fluoxetina, che come evidenziato dallo studio scientifico “Fluoxetine in Pathologic Skin-Picking: Open-Label and Double-Blind Results” (2001) potrebbe ridurre significativamente la frequenza degli episodi di skin picking.
- La gestione del disturbo psichiatrico sottostante: Attraverso un approccio farmacologico mirato, a seconda del disturbo di cui si è affetti.
- La terapia del prurito: Tramite trattamenti specifici per ridurre il prurito che può peggiorare il comportamento compulsivo.
Anche trattamenti non farmacologici si sono rivelati efficaci e ben tollerati dai pazienti affetti da dermatillomania, come:
- Terapia comportamentale, in particolare esercizi di inversione dell’abitudine, la Habit Reversal Training (HRT): Il trattamento cognitivo-comportamentale porta a significativi miglioramenti nella riduzione del comportamento compulsivo e nella gestione dell’ansia associata.
- Gruppi di supporto.

Credi di soffrire di dermatillomania e pensi sia diventata un problema?
Riconoscere la dermatillomania è il primo passo fondamentale per affrontarla. Se ti rivedi in qualche comportamento descritto e credi stia influenzando negativamente la tua qualità di vita, è importante richiedere supporto professionale.
GAM Medical, Centro per il Disturbo Ossessivo-Compulsivo, è specializzato nella diagnosi e nel trattamento del DOC, spesso alla base dello skin-picking, e fornisce un servizio di psicoterapia con professionisti qualificati ed eventuale percorso psicofarmacologici, per gestire al meglio questa condizione debilitante.
Questo è contenuto divulgativo e non sostituisce le diagnosi di un professionista. Se ti è piaciuto l’articolo, condividilo.
Fonti:
- https://www.sciencedirect.com/science/article/pii/S2950198925000182
- https://www.researchgate.net/publication/348820137_Dermatillomania_A_Case_Report_and_Literature_Review
- https://pubmed.ncbi.nlm.nih.gov/34349684/
- https://www.researchgate.net/publication/11848772_Fluoxetine_in_Pathologic_Skin-Picking_Open-Label_and_Double-Blind_Results
- https://link.springer.com/article/10.1007/s12144-024-06300-1